Medyczna marihuana w Polsce przestała być tematem tabu, stając się pełnoprawnym, refundowanym w wielu krajach Europy narzędziem w rękach lekarzy specjalistów. Od 2017 roku, kiedy surowiec ten został dopuszczony do obrotu farmaceutycznego nad Wisłą, tysiące pacjentów skorzystało z terapii. Jednak w medycynie opartej na faktach (EBM) liczą się nie anegdoty, a twarde dane. Jak wygląda skuteczność leczenia w świetle najnowszych analiz?
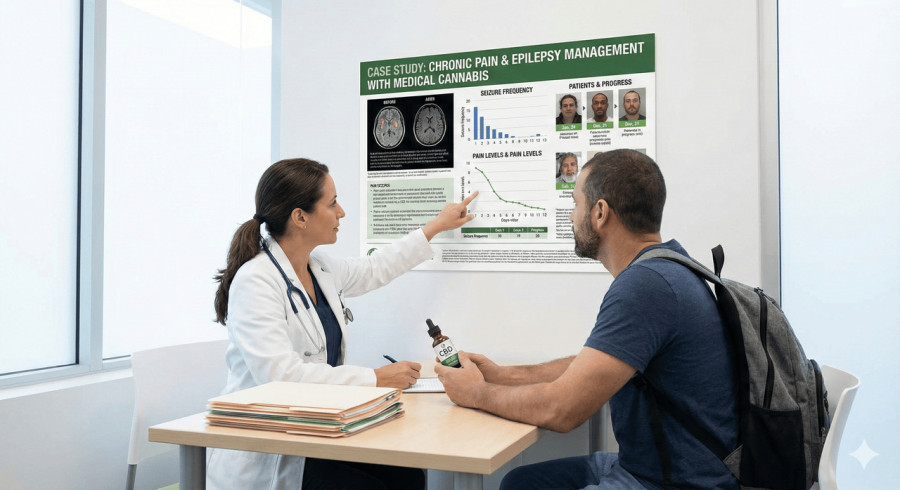
Analiza przypadków klinicznych (case studies) pacjentów leczonych w polskich placówkach rzuca nowe światło na efektywność kannabinoidów. Dane pokazują, że włączenie terapii konopnej pozwala nie tylko znacząco zredukować ból i napięcie mięśniowe, ale przede wszystkim – co kluczowe z toksykologicznego punktu widzenia – drastycznie zmniejszyć zużycie silnych leków farmakologicznych, w tym opioidów i benzodiazepin.
Aby zrozumieć sukces terapeutyczny, należy spojrzeć na układ endokannabinoidowy (ECS). Jest to jeden z podstawowych systemów regulacyjnych organizmu, odpowiedzialny za utrzymanie homeostazy (wewnętrznej równowagi). ECS tworzy gęstą sieć receptorów, z których najważniejsze to:
Receptory CB1: Zlokalizowane głównie w ośrodkowym układzie nerwowym (mózg, rdzeń kręgowy). Odpowiadają za przetwarzanie bodźców bólowych, neuroprzekaźnictwo, pamięć i apetyt.
Receptory CB2: Obecne w układzie obwodowym i komórkach układu odpornościowego. Ich aktywacja wpływa na modulację stanów zapalnych i odpowiedź immunologiczną.
Dostarczane w formie leku fitokannabinoidy (głównie THC i CBD) działają jako agoniści lub modulatory tych receptorów. W przeciwieństwie do leków z grupy NLPZ (które uszkadzają błonę śluzową żołądka) czy opioidów (które hamują ośrodek oddechowy), medyczna marihuana działa synergistycznie z naturalnymi procesami organizmu.
Analiza skuteczności w bólu neuropatycznym kręgosłupa.
Profil Pacjenta: Mężczyzna, lat 50. Zgłosił się do kliniki z diagnozą przewlekłego bólu dolnego odcinka kręgosłupa (LBP) z wyraźną komponentą neuropatyczną. Stan przed terapią: Pacjent był leczony zgodnie z tzw. drabiną analgetyczną WHO, przyjmując silne opioidy (Tramadol, Oksykodon) oraz NLPZ. Mimo agresywnej farmakoterapii, redukcja bólu wynosiła zaledwie 25%, przy wystąpieniu gastropatii (bóle żołądka) i objawów uzależnienia. Poziom bólu (NRS): 7/10.
Interwencja: Włączono terapię konopną (olej THC oraz susz do waporyzacji doraźnie). Ustalono dawkę podtrzymującą na poziomie 20 mg THC/dobę.
Wyniki po 4 miesiącach:
Dramatyczny spadek bólu: Natężenie bólu w skali NRS spadło z 7/10 do 2/10 (redukcja o 71%).
Efekt "Opioid-Sparing": Pacjent zredukował zużycie opioidów aż o 64%, co pozwoliło na regenerację układu pokarmowego.
Jakość życia: Wynik w kwestionariuszu SF-36 wzrósł o 40%.
Neuroprotekcja zamiast wazokonstrykcji.
Profil Pacjenta: Kobieta, lat 35, z diagnozą przewlekłej migreny (15-20 ataków miesięcznie). Stan przed terapią: Leczenie tryptanami przynosiło ulgę tylko w 20-30% przypadków, wywołując tachykardię. Ból oceniany na 8/10.
Interwencja: Wdrożono olej podjęzykowy THC 2,5% (leczenie podstawowe) oraz ekstrakt do waporyzacji doraźnie.
Wyniki po 3 miesiącach:
Częstotliwość ataków: Spadek o 51% (z 15-20 do 7-9 miesięcznie).
Natężenie bólu: Spadek do poziomu 3/10.
Brak efektu "z odbicia": Nie odnotowano bólów głowy typu rebound, typowych dla nadużywania leków przeciwbólowych.
Przełom w leczeniu objawowym.
Profil Pacjenta: Mężczyzna, lat 38, ze stwardnieniem rozsianym (SM) i przewlekłą spastycznością kończyn. Stan przed terapią: Leki zwiotczające (baklofen) miały ograniczoną skuteczność i powodowały senność. Ból mięśniowy: 7/10. Spastyczność w skali MAS: 3/4.
Interwencja: Olej THC stosowany doustnie (dawka dobowa 15 mg).
Wyniki po 3 miesiącach:
Redukcja napięcia: Spastyczność w skali MAS spadła do poziomu 1–2/4.
Ból mięśniowy: Spadek z 7/10 do 3/10.
Funkcja ruchowa: Poprawa płynności chodu i redukcja bolesnych skurczów nocnych.
Analiza powyższych przypadków dowodzi, że konopie medyczne nie są "używką", lecz precyzyjnym narzędziem farmakologicznym. Ich główną przewagą jest wielokierunkowe działanie przy profilu bezpieczeństwa korzystniejszym niż w przypadku długotrwałego stosowania opioidów.
Należy jednak pamiętać, że terapia ta wymaga ścisłej kontroli. Zgodnie z przepisami obowiązującymi w 2025 roku, recepta na medyczną marihuanę może zostać wystawiona wyłącznie po osobistym zbadaniu pacjenta lub po weryfikacji historii leczenia w systemie IKP (Internetowe Konto Pacjenta). Lekarz dobiera odpowiednią odmianę oraz formę podania, traktując konopie jako pełnoprawny lek recepturowy. Dla pacjentów zmagających się z bólem przewlekłym czy spastycznością, staje się to często elementem, który pozwala odzyskać jakość życia utraconą przez chorobę.
Brak komentarza, Twój może być pierwszy.
Użytkowniku, pamiętaj, że w Internecie nie jesteś anonimowy. Ponosisz odpowiedzialność za treści zamieszczane na portalu lca.pl. Dodanie opinii jest równoznaczne z akceptacją Regulaminu portalu. Jeśli zauważyłeś, że któraś opinia łamie prawo lub dobry obyczaj - powiadom nas [email protected] lub użyj przycisku Zgłoś komentarz